Москва
ул. Бакунинская, 84
Санкт-Петербург
БЦ Сенатор
Это оченть просто исправить - нажмите на кнопку с иконкой корзины в карточке желаемого товара
В каталогДлительная ночная гипоксемия значимо снижает качество жизни и повышает риск летального исхода у людей с интерстициальными заболеваниями легких (ИЗЛ). Снижение уровня кислорода в крови в ночное время может быть следствием синдрома обструктивного апноэ сна (СОАС). Сочетание ИЗЛ и СОАС требует особого подхода к лечению.
У людей с интерстициальными заболеваниями легких и хронической ночной гипоксемией вследствие синдрома обструктивного апноэ сна резко снижается качество жизни
Что такое синдром апноэ сна?
СОАС – распространенная патология, проявляющаяся частыми эпизодами резкого уменьшения дыхательного потока (гипопноэ) или полной остановки дыхания во время сна (апноэ). Причиной затруднений и остановок дыхания становится сужение (обструкция) просвета верхних дыхательных путей, провисание в него расслабленных мягких тканей и их периодическое смыкание.
Что такое ИЗЛ?
Так обозначают хронические заболевания легочной ткани, которые проявляются воспалением и нарушением структуры альвеол (легочных пузырьков, в которых происходит газообмен), эндотелия капилляров легких, тканей легочной стенки. Характерный симптом ИЗЛ – одышка, которая обычно свидетельствует о легочной недостаточности.
У человека с ИЗЛ утолщаются межальвеолярные перегородки, инициируется пролиферация фибробластов и, при отсутствия своевременного лечения, развивается фиброз легких.
Классификация ИЗЛ
ИЗЛ можно классифицировать по различным критериям, которые отражают:
- этиологию их происхождения;
- основную симптоматику;
- гистологическую картину;
- провоцирующие причины (например, курение).
Интерстициальные заболевания легких могут быть обусловлены:
- следовой реакцией на некоторые лекарства – антибиотики, химиопрепараты, антиаритмики;
- системными заболеваниями соединительной ткани, такими как системная красная волчанка, склеродермия, дерматомиозит;
- вдыханием из окружающей среды веществ, вызывающих поражения легочной ткани с развитием силикоза, асбестоза, бериллиоза и других профессиональных заболеваний;
- злокачественными новообразованиями органов средостения и легких;
- инфекционными заболеваниями, такими как атипичная пневмония, COVID-19, туберкулез;
- идиопатическими заболеваниями - саркоидозом, гистиоцитозом Х, пневмофиброзом, альвеолитом (синдром Хаммана-Рича);
- болезнями печени, реакцией «трансплантат-хозяин», легочными васкулитами.
Как диагностируются ИЗЛ?
Диагностика интерстициальных заболеваний легких включает:
- сбор анамнеза и оценку клинической картины болезни;
- проведение функциональных легочных тестов (ФВД, DLCO) и лабораторных анализов;
- рентгенографию органов грудной клетки и другие методы визуализации (компьютерную томографию, сцинтиграфию);
- в случае необходимости – фибробронхоскопию, биопсию.
Что такое гипоксемия?
Гипоксемией называется недостаточное содержание кислорода в крови. У людей с ИЗЛ гипоксемия развивается вследствие снижения легочной функции по рестриктивному типу, что определяется по результатам исследования ФВД (функции внешнего дыхания). Длительная гипоксемия сопровождается появлением серьезных осложнений.
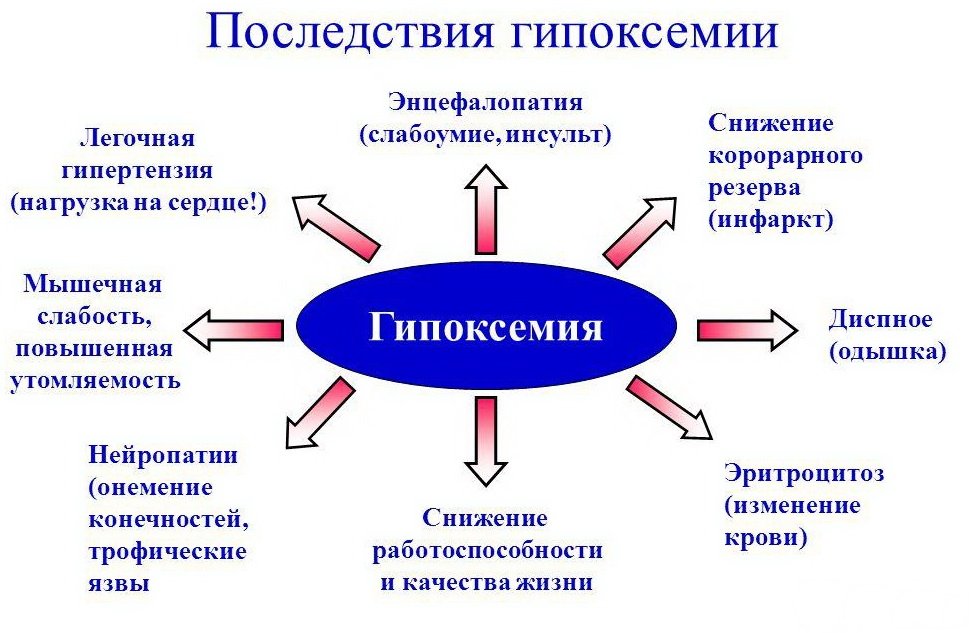
Некоторые из возможных последствий длительной гипоксемии
Ухудшение состояния больного с ИЗЛ с прогрессированием гипоксемии в ночное время объясняется:
- выключением из акта дыхания межреберных мышц,
- снижением экскурсии диафрагмы,
- увеличением бронхиального сопротивления во время сна.
Хроническая ночная гипоксемия также может быть следствием обструкции (сужения просвета дыхательных путей) у больных с ХОБЛ, бронхиальной астмой, эмфиземой легких, нейромышечными заболеваниями, ожирением.
Одна из основных причин хронического уменьшения уровня кислорода в крови человека в ночное время – синдром обструктивного апноэ сна. При СОАС среднетяжелой и тяжелой степени гипоксемия возникает в связи с сокращением поступления кислорода в легкие, нарушением структуры сна, колебаниями внутригрудного давления. Характерный признак ночной гипоксемии у людей с апноэ – синхронизация снижения уровня кислорода в крови с эпизодами остановок дыхания, то есть проблема носит циклический характер.
Как возникает гипоксемия у больных с апноэ сна?
Насыщение крови кислородом начинает снижаться сразу же, как только уменьшается количество поступающего в легкие воздуха из-за появления механической преграды (спавшихся мышц) в верхних дыхательных путях. Уровень сатурации возвращается в норму тогда, когда у человека восстанавливается нормальное дыхание.
Выраженность и сила гипоксемии напрямую зависит от длительности эпизодов апноэ и гипопноэ, а также от емкости легких и скорости потребления ими кислорода. Поэтому у молодых, физически здоровых пациентов короткие эпизоды апноэ часто не приводят к нарушению газообмена.
С другой стороны, у людей, страдающих ожирением, другими метаболическими расстройствами или тяжелыми хроническими заболеваниями, во время эпизода апноэ уровень кислорода может значительно снижаться не только в артериальной, но и в венозной крови. Вследствие этого гипоксемия нарастает после каждой остановки дыхания, число которых при СОАС тяжелой степени может достигать 30 и более в час.
В особо тяжелых случаях сниженная сатурация у больного с обструктивным апноэ сохраняется на протяжении всего ночного сна.
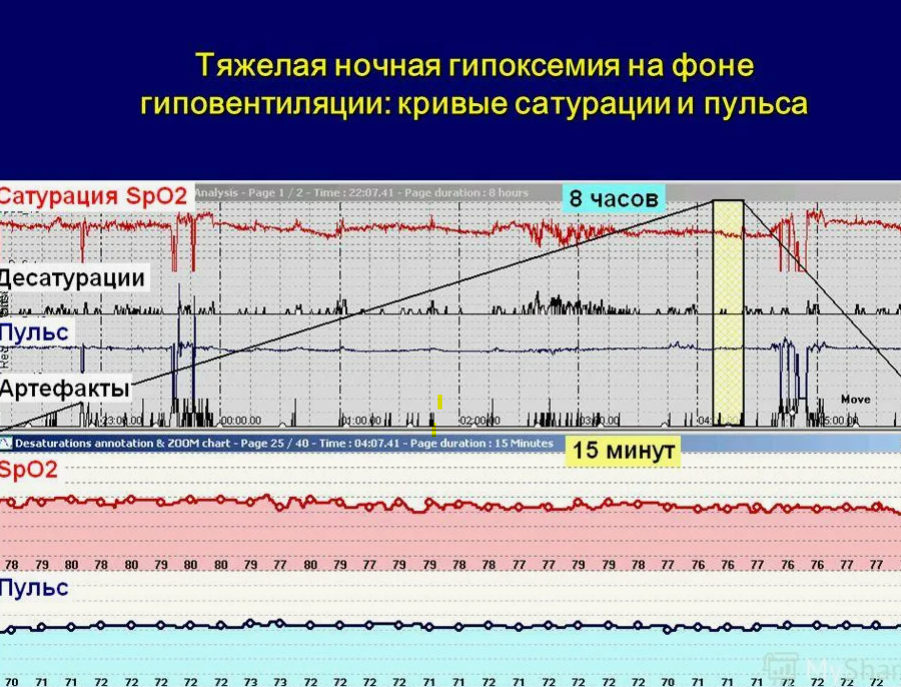
У больных с тяжелыми формами апноэ на фоне гиповентиляции развивается хроническая гипоксемия
Грамотная коррекция СОАС в сочетании с эффективным лечением ИЗЛ улучшает прогнозы у больных этого профиля. Однако терапия пациентов с такими сочетанными патологиями имеет свои нюансы.
Оксигенотерапия как монолечение при ИЗЛ и СОАС: какие проблемы могут возникать
Оксигенотерапия (кислородотерапия) часто применяется в схемах лечения больных с тяжелыми формами ИЗЛ, приведшими к развитию дыхательной недостаточности. Насыщение крови кислородом с помощью специального оборудования приводит к улучшению общего состояния больного, снижению проявлений кислородного голодания тканей.
Однако при СОАС устранение гипоксемии с помощью оксигенотерапии в качестве главного и самостоятельного метода лечения редко дает значимый результат и даже может вызвать ухудшение состояния. С одной стороны, назначение кислорода в той или иной степени предотвращает связанную с апноэ и гипопноэ гипоксемию. С другой стороны, на фоне оксигенотерапии может увеличиваться длительность эпизодов затруднения и остановок дыхания, возникать гиперкапния (повышение концентрации углекислого газа в крови) и ацидоз (увеличение кислотности крови).
При этом кислородотерапия хорошо зарекомендовала себя в комплексном лечении СОАС у больных пульмонологического профиля. В первую очередь, она показана тем людям, у кого на фоне вспомогательной вентиляции с помощью специальных аппаратов сохраняются явления гипоксемии во время сна. Сочетание вспомогательной вентиляции легких, устраняющей преграды на пути воздушного потока, с оксигенотерапией показывает хорошие результаты при лечении пациентов со значимой ночной гипоксемией в ночное время. Особенно – при наличии дополнительных факторов риска (например, сердечно-сосудистых патологий).

Оксигенотерапия хорошо зарекомендовала себя в комплексном лечении СОАС и ИЗЛ
Медикаментозная терапия
Лекарственная терапия неэффективна при СОАС, однако в ряде случаев может быть полезной в комплексном лечении больных пульмонологического профиля, страдающих апноэ сна:
- Адекватное лечение правосердечной недостаточности специализированными лекарственными средствами снижает тяжесть синдрома обструктивного апноэ сна за счет устранения отеков.
- Теофиллин обладает бронхорасширяющим эффектом и оказывает стимулирующее действие на дыхательный центр, а также тонизирует дыхательную мускулатуру. Препарат широко применяется при лечении пациентов с центральным апноэ сна, его назначение также может быть полезно при ИЗЛ в сочетании с обструктивным апноэ сна или смешанной формой апноэ.
Грамотная лекарственная коррекция осложнений ИЗЛ и гипоксемии в сочетании с правильно подобранной терапией обструктивного апноэ повышает эффективность лечения.
СИПАП-терапия – создание положительного давления в дыхательных путях
СИПАП-терапия – метод лечения СОАС с доказанной эффективностью. Суть метода: портативный компрессор с помощью трубки и масок различных модификаций (рото-носовых, носовых и т.д.) нагнетает воздух в легкие пациента с постоянным положительным давлением. Это предотвращает смыкание верхних дыхательных путей во время сна, препятствует их обструкции.
Действует такой прибор – СИПАП-аппарат – по типу дыхательного контура.
СИПАП-терапия – самый эффективный метод лечения синдрома обструктивного апноэ сна
Современные автоматические СИПАП-аппараты способны самостоятельно подбирать нужную величину давления воздуха в верхних дыхательных путях, основываясь на показаниях датчиков, оценивающих естественное дыхание в конкретный момент времени.
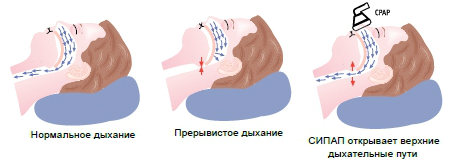
Принцип действия СИПАП-аппарата
Абсолютных противопоказаний к лечению СОАС с помощью СИПАП-терапии не существует. Однако корректно нормализовать дыхание у людей с пневмотораксом, эмфиземой легких и другими заболеваниями, сопровождающимися хронической дыхательной недостаточностью, не в состоянии даже «самый умный» Авто-СИПАП. Таким пациентам может быть назначена вспомогательная вентиляция в режиме БИПАП-терапии. Термин происходит от английской аббревиатуры BIPAP (Biphasic positive airway pressure), что в переводе означает двухфазное положительное давление в дыхательных путях.
В чем отличие БИПАП-терапии и почему она предпочтительна при сочетании ИЗЛ и СОАС?
Система БИПАП создает два разных уровня положительного давления – на вдохе и выдохе.
- на вдохе давление увеличивается, чтобы компенсировать недостаточные дыхательные усилия и гарантировать поступление кислорода в легкие;
- на выдохе давление снижается для уменьшения сопротивления воздушному потоку.
Смена более высокого давления потока воздуха на более низкое и обратно обусловлена дыхательными усилиями больного, при этом давление на вдохе и на выдохе может изменяться в широком диапазоне. Такой принцип респираторной поддержки позволяет:
- снять нагрузку на дыхательную мускулатуру,
- увеличить объем вдыхаемого воздуха,
- улучшить насыщение крови кислородом,
- восстановить чувствительность рецепторов к избытку углекислоты.
БИПАП-терапия хорошо зарекомендовала себя при лечении пациентов с хронической дыхательной недостаточностью, страдающих СОАС.
При плохо поддающейся коррекции хронической гипоксемии и ИЗЛ в анамнезе включение в схему лечения БИПАП-терапии позволяет добиться его максимальной эффективности вкупе с хорошей переносимостью.
- Если установлен диагноз ИЗЛ с наличием хронической дыхательной недостаточности, которая не контролируется лекарствами или кислородом, то это – относительное медицинское показание для проведения БИПАП-терапии.
- Если установлен диагноз ИЗЛ с наличием гиперкапнической хронической дыхательной недостаточности, которая не контролируется лекарствами или кислородом, то это – абсолютное медицинское показание для назначения БИПАП-терапии.
Заключение
Лечение больных пульмонологического профиля с выраженными нарушениями дыхательной функции, обструктивным апноэ сна и хронической ночной гипоксемией должно быть комплексным и тщательно подобранным. Оптимальных результатов можно достичь, если такого пациента ведет врач-пульмонолог, имеющий дополнительную специализацию по сомнологии.