Москва
ул. Бакунинская, 84
Это оченть просто исправить - нажмите на кнопку с иконкой корзины в карточке желаемого товара
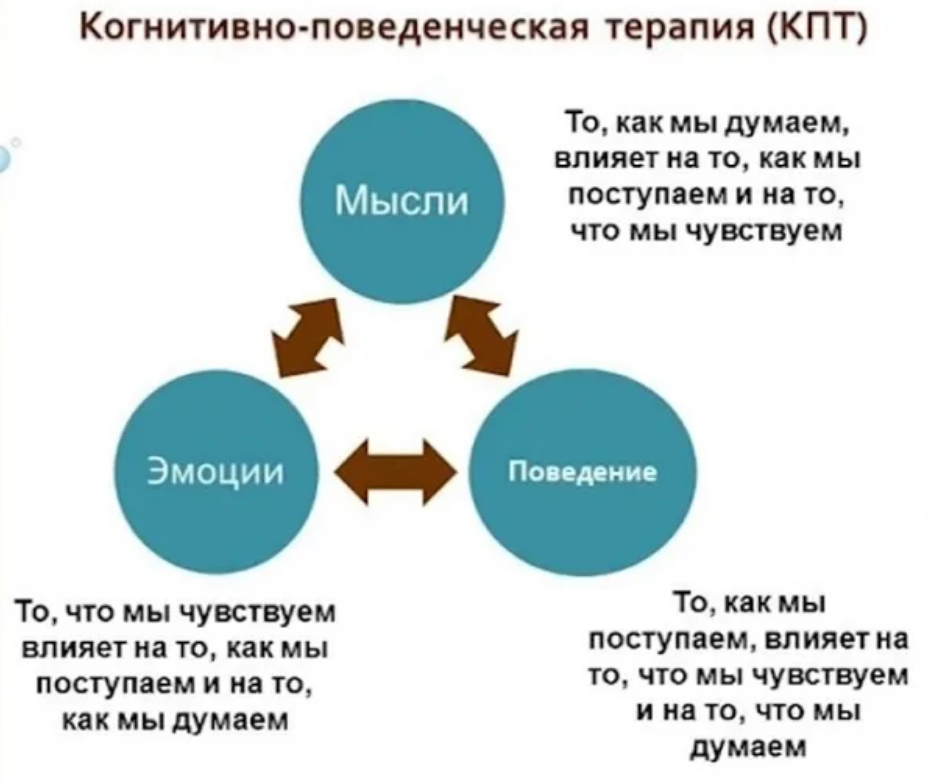
В каталогПо мере развития медицины сна все больше специалистов склоняются ко мнению, что использование снотворных и иных лекарственных препаратов может быть только временным показанием, но не решением проблемы тогда, когда бессонница (инсомния) связана со стрессами, постоянными физическими и эмоциональными перегрузками, неправильным рабочим графиком и режимом дня, несоблюдением правил гигиены сна. Основная роль в лечении инсомнии в этих случаях отводится когнитивно-поведенческой терапии (КПТ).
Дело в том, что сон – сложнейший процесс со своим последовательными стадиями и фазами. Эта последовательность определяется циркадными ритмами – нашими «биологическими часами», работающими в унисон со временем суток. Каждая из фаз сна сопровождается определенными метаболическими и биохимическими реакциями. Действие снотворных препаратов, особенно при длительном приеме, негативно сказывается на работе биологических часов и сопровождается нарушением структуры сна. А также вызывает ряд побочных эффектов, в том числе:
- сонливость, разбитость и заторможенность в утренние часы;
- головокружение, слабость (вследствие кумуляции – накапливания в активных веществ организме);
- лекарственную зависимость;
- привыкание – препарат перестает действовать, приходиться его менять.
Кроме того, длительный прием снотворных из группы барбитуратов приводит к прямо противоположному эффекту – так называемому «синдрому отдачи», проявляющемуся кошмарными сновидениями, мучительными бессонницами.

Кошмарные сновидения и упорная бессонница могут стать следствием приема снотворных препаратов из группы барбитуратов
В некоторых штатах США и западных странах при бессоннице применяют марихуану (каннабис) или содержащие ее биодобавки. Такое лечение считается более щадящим, чем прием снотворных препаратов. Марихуана действительно обладает седативным (успокаивающим) эффектом. Однако нужно учитывать, что каннабис нарушает структуру сна, угнетая быструю фазу, необходимую для «разгрузки» мозга и восстановления его работоспособности. В результате от бессонницы можно избавиться, но возвращение сна не только не приведет к улучшению памяти и иных когнитивных функций, а, наоборот, усугубит проявления «усталости» центральной нервной системы (ЦНС).
В отличие от фармакологического лечения, когнитивно-поведенческая терапия при бессоннице не вызывает каких-либо нежелательных побочных эффектов и не нарушает работу центральной нервной системы. При грамотном подходе итогом КПТ становится восстановление нормального естественного механизма сна. Эффект когнитивно-поведенческой терапии не такой быстрый, как действие таблеток, зато стойкий. Параллельно с нормализацией сна отстраиваются нарушенные когнитивные функции – у человека улучшается память, настроение, поведение.

Когнитивно-поведенческая терапия способствует восстановлению нормального здорового сна и исчезновению когнитивных расстройств
С учетом вышесказанного, в современных протоколах лечения истинной бессонницы КПТ рекомендуется в качестве первой линии. И только при отсутствии ее эффективности либо невозможности проведения по той или иной причине (из-за психического расстройства, тяжелой степени деменции и др.) следует переходить к медикаментозному лечению.
Основные принципы и стратегии когнитивно-поведенческой терапии
Когнитивно-поведенческая терапия направлена на улучшение гигиены сна, формирования позитивного эмоционального фона и полезных условных рефлексов при засыпании за счет изменения своего поведения. С этой целью используются различные стратегии и тактики.
Контроль стимулов
«Контроль стимула» – одна из основных, наиболее простых и эффективных стратегий когнитивно-поведенческой терапии. Она была разработана Ричардом Боотзином. Контроль стимула призван разрушить негативные условные рефлексы, развившиеся при формировании бессонницы, закрепившиеся в поведении и не позволяющие человеку заснуть.
Используя данную стратегию, человек постепенно избавляется от неправильных ритуалов, ассоциированных с отходом ко сну и мешающих заснуть.
Как это работает?
Вы долго не можете заснуть, хотя очень устали и вам рано вставать на работу. Вы хотите заснуть как можно скорее, потому что понимаете, что опять не выспитесь, будете чувствовать себя уставшим и разбитым. Но сон не приходит. Чтобы чем-то занять себя и устать еще больше, вы, лежа в кровати:
- смотрите телевизор;
- читаете;
- разгадываете кроссворды;
- «зависаете» в соцсетях или играете игры на своем смартфоне.

Что делать, если не спится?
Так проходит несколько томительных часов. Не исключено, что вам удается заснуть на непродолжительное время уже под утро. Почему это происходит?
Возможно, вначале подобное поведение перед сном помогало вам отвлечься от сильного стресса или иного негатива, мыслей о рабочих делах, семейных проблемах и др. Потом оно закрепилось и стало рефлексом. И теперь спальня, свет ночника, кровать и постель в вашем сознании связаны с просмотром телевизора, чтением, играми, но только не со сном. Этот стереотип нужно менять. Согласно принципам стратегии «контроля стимулов»:
- Вы не должны ложиться в постель, если вас в буквальном смысле не клонит ко сну. Дождитесь, когда ваша голова будет падать, а глаза слипаться.
- В спальне должно быть полностью темно и тихо – выключите телевизор и торшер, оставьте смартфон в прихожей, плотно задерните шторы.
- Если в течение 20 минут сон так и не пришел – встаньте, выйдите в другую комнату и займитесь какими-нибудь делами. Через полтора-два часа ваши биологические часы снова напомнят вам о сне – повторите попытку.
Будьте упорны и последовательны, и через несколько дней ваша спальня и кровать будут ассоциироваться у вас именно со сном, а не чтением, развлечением, просмотром новостей или фильмов.
Ровно то же самое необходимо делать, если сон пропадает среди ночи. Например, вы встали в туалет и больше не можете заснуть. Встаньте из кровати, уйдите в другое помещение – например, на кухню. Займитесь какими-нибудь полезными, приятными и спокойными делами. И не возвращайтесь в постель, пока ваш организм не скажет вам: «Пора!».
Помимо контроля стимулов когнитивно-поведенческая терапия предусматривает индивидуальную подстройку времени засыпания и пробуждения к своим индивидуальным суточным биоритмам. А также оптимизацию продолжительности сна. Как бы парадоксально это не звучало, но избавиться от бессонницы, как правило, помогает не увеличение количества проведенного в кровати времени, а, наоборот, его сокращение.
Как правильно определить оптимальное время для засыпания и пробуждения?
Поначалу старайтесь ложиться как можно позже – вы должны в буквальном смысле падать в кровать. Если при этом вы будете засыпать моментально, «проваливаться в сон» как только прикоснулись к подушке и накрылись одеялом – значит, вы ложитесь позже, чем необходимо. Постепенно, день ото дня, смещайте график, ложась спать немного раньше. Когда вы начнете засыпать не мгновенно, а постепенно, в течение нескольких недолгих минут – остановитесь. И возьмите за правило всегда ложиться спать именно в это время – не позже, но и не раньше, как бы вы ни устали. Это условие очень важно – не нарушайте режим!

Синхронизируйте время подъема по утрам с биологическими ритмами своего сна
Время подъема тоже нужно верно определить. Допустим, ваш будильник срабатывает в 6.00. И вам приходиться «вытягивать себя из кровати за уши»: глаза не хотят открываться, все валится из рук, нет жизненного тонуса и настроения. Совсем другое дело, если в выходной удается поспать на час-полтора больше.
Казалось бы, проблема решаема только одним путем: нужно смещать рабочий график, при невозможности – менять работу. Однако это не так.
- Возможно, вам нужно просто ставить будильник не на 6.00, а на 5.45 или даже на 5.30.
- Не исключено, что нужно сместить пробуждение «в другую сторону» хотя бы на 15 минут (то есть подняться в 6.15) – и вы успеете все то, что не успевали, вставая в 6.00. Потому что проснетесь бодрым и полным сил.
Чтобы быстрее и точнее определить оптимальное время суток для утреннего подъема, воспользуйтесь помощью кого-нибудь из своих домочадцев, друзей или соседей. Попросите его посидеть у вашей кровати в течение 1-1,5 часов – рано утром, пока вы еще спите. И разбудить вас в тот момент, когда вы будете спать, казалось бы, наиболее спокойным и глубоким сном: ровно и тихо дыша, не шевелясь, не двигая глазами под закрытыми веками. Именно в эту фазу сна пробуждение наиболее физиологично, поэтому вы легко проснетесь, будете чувствовать себя бодрым и выспавшимся.
Что касается продолжительности сна, то она может быть и меньше повсеместно рекомендуемых 7-8 часов, если вы:
- ложитесь и встаете по своему личному графику;
- спите в «правильное время», с 23.00 до 3.00, когда в нашем организме идет наиболее активная выработка «гормонов сна и счастья».
Внимание! Когда бы вы ни ложились/вставали, сколько бы ни спали в результате, всегда следуйте простому, безошибочно работающему правилу: 9/10 времени, проведенного вами в постели, должно быть занято сном.
Помимо перечисленных выше стратегий, в КПТ бессонницы также входит следование правилам гигиены сна – воздух в спальной комнате должен быть достаточно прохладным и увлажненным, шторы плотно задернутыми, кровать не скрипучей, матрас удобным, постельное белье приятным на ощупь и воздухопроницаемым.

Воздух в спальне должен быть свежим и прохладным, одеяло – теплым и легким, постельное белье – дышащим и приятным на ощупь
Кроме того, откажитесь от привычек, мешающих вам заснуть и нарушающих здоровый сон:
- не занимайтесь спортом поздним вечером;
- не употребляйте алкоголь, не курите, не пейте кофе и крепкий чай, не ешьте перед сном;
- постарайтесь исключить раздражающие шумы при засыпании, или, на крайний случай, попробуйте нивелировать их «белыми шумами» – негромкими, размеренными успокаивающими звуками (шум водопада, прибоя и т.д.);
- если ваша бессонница связана с постоянной сменой часовых поясов или ночной работой, попробуйте светотерапию – изобилие предложений световых будильников-ночников, настольных и настенных ламп, очков-козырьков позволяет без труда выбрать подходящее устройство.
Когда приходится подключать лекарства?
Если эффективность КПТ недостаточна или отсутствует, врач может рассмотреть вопрос о назначении курса лекарственной терапии (снотворных, антидепрессантов).
У людей с хроническими психическими, неврологическими, соматическими заболеваниями, осложненными инсомнией и когнитивной дисфункцией, коморбидными состояниями, КПТ необходимо проводить параллельно с лечением сопутствующих патологий. Только при таком комплексном подходе можно ожидать значимых положительных результатов.
Отдельное внимание необходимо уделить лечению пациентов с нарушениями сна и когнитивными расстройствами, связанными с синдромом обструктивного апноэ сна (СОАС). В этом случае когнитивно-поведенческую терапию комбинируют с аппаратным лечением, а лекарства не только не рекомендованы, но и, зачастую, противопоказаны.
Когнитивно-поведенческие расстройства при СОАС и особенности их коррекции
Последние научные исследования в данной области показывают, что тяжелые формы апноэ при отсутствии лечения способствуют развитию когнитивной дисфункции. В том числе, по данным различных авторов у людей с СОАС нарушаются:
- долговременная память – слухоречевая и зрительно-пространственная;
- некоторые исполнительные функции – сложно переключаться между задачами, вовлекать рабочую память, страдает гибкость мышления и контроль;
- внимание – его снижение сопровождается возрастанием рисков при управлении транспортными средствами.
Чем выше степень тяжести СОАС, тем более фрагментирован сон, выраженнее и тяжелее вышеперечисленные нарушения. В свою очередь, когнитивные расстройства способствуют еще большему ухудшению состояния человека с синдромом обструктивного апноэ средней и тяжелой степени, отрицательно сказываясь на течении сопутствующих хронических заболеваний.

При наличии СОАС на первый план выходит СИПАП-терапия, а КПТ лишь входит в комплекс вспомогательных мер улучшения качества сна
КПТ при когнитивной дисфункции у больных СОАС – важная, но лишь вспомогательная составляющая лечения. На первый план у таких пациентов выступает СИПАП-терапия – аппаратная методика, направленная на поддержание беспрепятственного воздухообмена и полноценного дыхания во время сна. При легкой степени апноэ для коррекции дыхания вместо аппарата иногда применяют специальные приспособления – внутриротовые шины (капы).
- Запомните: невозможность полноценного дыхания во время сна приводит к его фрагментации и нарушению глубины. Поэтому избавиться от дневной сонливости и когнитивной дисфункции с помощью одной только КПТ при обструкции верхних дыхательных путей не получится.
В то же время, когнитивно-поведенческая терапия способствует уменьшению, а иногда и исчезновению причин, вызывающих обструкцию дыхательных путей:
- дозированные физические нагрузки и правильное питание приводят к снижению веса, в том числе – к уменьшению сдавливающих дыхательные пути жировых отложений в области груди и шеи;
- создание правильного микроклимата в спальне, пешие прогулки на свежем воздухе, отказ от курения и приема алкоголя перед сном создают условия для улучшения состояния слизистой носоглотки – вместе с ее хроническими воспалениями исчезают отеки, сухость.